|

Capitolo 9 - Patologia degenerativa lombare e lombalgia
Thomas E. Mroz, MD Michael Steinmetz, MD
VII. Spondilolistesi
A. Cinque tipologie principali di spondilolistesi
-
Degenerativa
-
Istmica
-
Traumatica (frattura della pars interarticularis)
-
Displastica (insufficienza congenita delle faccette articolari/del complesso discale con allungamento della pars interarticularis)
-
Jatrogena (resezione chirurgica eccessiva della pars interarticularis, con conseguente difetto della pars)
B. Spondilolistesi degenerativa
1. Panoramica
-
La spondilolistesi degenerativa corrisponde alla traslazione anteriore di un corpo vertebrale cefalico rispetto alla sua vertebra caudale adiacente. I processi articolari possono essere orientati sagittalmente o orizzontalmente, o essere strutturalmente aberranti. Insieme a quella del disco, si verifica la degenerazione delle capsule e delle faccette articolari, con conseguente instabilità segmentale (Figura 4).
-
La spondilolistesi degenerativa si verifica con una frequenza 6 -10 volte superiore nelle donne, rispetto agli uomini.
-
Coinvolge 5 - 6 volte più spesso L4-5, rispetto ad altri livelli, e risulta associata alla sacralizzazione di L5.
-
La spondilolistesi degenerativa può provocare dorsalgie e/o pseudo-claudicatio e/o dolore radicolare agli arti inferiori per la stenosi associata.
-
Lo slittamento in avanti solitamente non supera il 30% del diametro sagittale del corpo vertebrale.

Per ingrandire clicca qui |
Figura 4.
MRI che documenta la presenza di spondilolistesi degenerativa e di stenosi spinale. (Riproduzione da Carlisle E, Fischgrund JS: Lumbar spinal stenosis and degenerative spondylolisthesis, in Spivak JM, Connolly PJ [eds]: Orthopaedic Knowledge Update Spine 3. Rosemont, IL, American Academy of Orthopaedic Surgeons, 2006, p 301).
|
2. Presentazione clinica
-
Il sintomo più comune è costituito da un mal di schiena meccanico, alleviato dal riposo.
-
Il dolore agli arti inferiori è il secondo sintomo più comune; risulta solitamente associato alla deambulazione e all'ortostatismo prolungato, venendo alleviato dal riposo.
3. Esame obiettivo
-
L'esame obiettivo risulta spesso normale, o aspecifico. Può essere presente una riduzione della gamma dei movimenti lombari o una dolorabilità associata.
-
È frequente la contrattura del tendine del ginocchio, che va distinta dal dolore radicolare.
-
Nei soggetti magri può risultare palpabile lo scivolamento tra i processi spinosi di L4 e L5 .
4. Trattamento non chirurgico
-
In assenza di peggioramento neurologico andrebbe inizialmente tentato un trattamento non chirurgico, secondo quanto indicato sopra.
-
La chirurgia va riservata ai soggetti che non rispondono in maniera appropriata.
5. Trattamento chirurgico
i. Una metanalisi della letteratura scientifica sulla decompressione senza fusione indica come il 69% dei soggetti trattati con la sola decompressione abbia ottenuto risultati soddisfacenti.
ii. Il 31% dei pazienti ha presentato progressione dello slittamento dopo l'intervento chirurgico; non è però chiaro se tale progressione determini outcome peggiori.
i. Una metanalisi della letteratura scientifica sulla decompressione con fusione non strumentale indica come il 79% dei soggetti riferisca outcome soddisfacenti.
ii. La ricrescita ossea successiva alla decompressione è inversamente correlata all'outcome del paziente. I soggetti che si sottopongono a fusione concomitante presentano una crescita ossea inferiore dopo la chirurgia, presumibilmente a causa degli effetti stabilizzanti della fusione.
iii. I tassi di fusione con l'utilizzo di viti peduncolari sono più elevati di quanto non lo siano i casi nei quali venga utilizzata una strumentazione semirigida, o in quelli con fusione in situ non strumentale.
iv. Studi sull'outcome a lungo termine indicano come gli individui che sviluppano artrodesi efficaci presentino outcome clinici migliori.
C. Spondilolistesi istmica
1. Panoramica
-
Quella dell'istmo è il tipo più comune di spondilolistesi nei minori e nei giovani adulti.
-
Si verifica nel 5% della popolazione.
-
È più frequente tra gli eschimesi e nei giovani maschi coinvolti in attività con iperestensioni ripetitive (per es. nei ginnasti).
-
La spondilolistesi istmica è dovuta a un difetto della pars interarticularis (spondilolisi).
-
Tra le patologie associate vi è la spina bifida.
-
La spondilolistesi istmica riguarda più frequentemente L5-S1. Gli scivolamenti istmici a livello di L4-5 sono più inclini alla progressione, dal momento che il legamento ilio-lombare conferisce stabilità al segmento L5-S1.
-
Progressione dello scivolamento si verifica con maggiori probabilità negli adolescenti d'età inferiore a 15 anni, solitamente durante il picco di crescita adolescenziale. Con la maturità scheletrica, normalmente la progressione s'interrompe.
-
Si verifica progressione dello scivolamento nel 20% circa degli adulti, in coincidenza con la terza decade di vita e in correlazione con la degenerazione del disco, che rende il segmento relativamente instabile.
2. Classificazione - La classificazione di Meyerding per la spondilolistesi istmica si basa su 4 parametri: scivolamento, angolo di scivolamento, inclinazione sacrale e pendenza sacrale (Figura 5).

Per ingrandire clicca qui |
Figura 5.
La classificazione di Meyerding fornisce una semplice e comune quantificazione dello scivolamento di L5 e di S1. A, Il grado I definisce uno scivolamento compreso tra lo 0 e il 25%, il grado II dal 26 al 50%, il grado III dal 51 al 75%, e il grado IV dal 76 al 100%. B, Per stabilire l’angolo dello scivolamento, viene tracciata una linea parallela al limite posteriore del sacro, con una linea perpendicolare a livello del margine cefalico del sacro stesso (per il rimodellamento), e quindi una linea lungo la superficie inferiore del corpo di L5. Questo angolo indica il rapporto tra L5 e il sacro. C, Negli scivolamenti di grado più elevato, il sacro si posiziona più verticalmente e la deformità cifotica aumenta, misurandola mediante l’inclinazione sacrale. D, La pendenza sacrale viene definita dall’angolo tra la linea di riferimento orizzontale e quella della limitante somatica di S1. (Riproduzione da Ofiram E, Garvey TA: Adult isthmic spondylolisthesis, in Spivak JM, Connolly PJ [eds]: Orthopaedic Knowledge Update Spine 3. Rosemont, IL, American Academy of Orthopaedic Surgeons, 2006, p 312).
|
3. Presentazione clinica
-
Lombalgia meccanica
-
Alterazione dell'andatura ("andatura pelvica") e contrattura del tendine del ginocchio
-
Palpabilità dello scivolamento
-
Scivolamenti di grado più severo possono presentarsi con radicolopatia in L5 da stenosi foraminale.
4. Imaging
-
Le radiografie in carico possono rivelare un difetto o lo scivolamento della pars.
-
Proiezioni oblique migliorano la visualizzazione dei difetti delle parti più piccole.
-
La scintigrafia ossea con TC a emissione di fotone singolo (SPECT, single photon emission computer tomography) costituisce l'esame diagnostico migliore per identificare una spondilolisi, nei soggetti con esiti radiografici nella norma.
-
È possibile utilizzare la TC per una migliore definizione della morfologia ossea.
-
La MRI è indicata in caso di dorsalgie persistenti, con o senza una componente neurologica.
5. Trattamento
i. La maggior parte dei pazienti migliora con la modificazione dell'attività e la terapia fisica (allungamento del tendine del ginocchio, flessibilità lombare e rafforzamento del tronco).
ii. Nei bambini e negli adolescenti è possibile utilizzare tutori, qualora il dolore risulti non responsivo.
iii. La maggior parte dei difetti della pars persiste radiograficamente, nonostante la risoluzione dei sintomi.
i. La fusione posterolaterale in situ di L5-S1 è indicata nei minori e negli adolescenti affetti da spondilolistesi di basso grado (scivolamento inferiore al 50%).
ii. La riparazione della pars è indicata nei soggetti affetti da spondilosi con sintomatologia persistente, DDD minima, assenza di scivolamento e nessuna componente discogenica del dolore.
iii. Il trattamento chirurgico è indicato nei casi di scivolamento di grado elevato nella maggior parte dei minori e degli adolescenti, indipendentemente dalla sintomatologia. Il metodo migliore per la fusione chirurgica è controverso.
iv. Negli adulti con sintomatologia persistente, il trattamento chirurgico è superiore a quello non chirurgico (Figura 6).
v. Per gli adulti con scivolamento di grado 1 e 2, non è stato ben definito il ruolo del sostegno della colonna anteriore. Allo stesso modo, vi sono controversie sui benefici della sola fusione circonferenziale versus quella posterolaterale. Negli adulti con scivolamento di grado 3 e 4, le evidenze indicano dei tassi di fusione più elevati con il sostegno della colonna anteriore.
vi. La riduzione parziale e le fusioni trans-ossee per le spondilolistesi di grado elevato determinano degli outcome prevedibilmente buoni.
vii. Non è ancora stato stabilito il ruolo della riduzione completa.
viii. Per gli scivolamenti di grado maggiore, a volte si rende necessario estendere la fusione a L4 qualora esista una significativa degenerazione di L4-5, o se la strumentazione di L5 risulti difficoltosa per l'entità della traslazione di L5 su S1.
ix. Una tecnica utilizzabile per gli scivolamenti di grado elevato comporta la perforazione di un canale in direzione dorse-ventrale da S1 a L5, e il posizionamento di un innesto di supporto in tale tratto; tale manovra è seguita da una fusione strumentale posterolaterale.
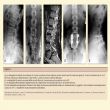
Per ingrandire clicca qui |
Figura 6.
A, La radiografia in laterale di una donna di 32 anni con dolore all’arto inferiore sinistro mostra una SPL istmica di grado II. Si noti la retrolistesi di L4 in L5 (freccia), indicativa di degenerazione a tale livello. L’asterisco mostra il difetto della pars. B, La radiografia PA mostra una spina bifida occulta (freccia), che presenta un’associazione con la SPL. C, Un’immagine MRI foraminale sagittale mostra la compressione severa della radice di L5 nel forame (freccia). D ed E, Radiografie postoperatorie ottenute 6 mesi dopo una fusione posterolaterale solida con strumentazione. Il soggetto è stato sottoposto a decompressione classica in L4-S1, e attualmente risulta clinicamente asintomatico. (Riproduzione da Ofiram E, Garvey TA: Adult isthmic spondylolisthesis, in Spivak JM, Connolly PJ [eds]: Orthopaedic Knowledge Update Spine 3. Rosemont, IL, American Academy of Orthopaedic Surgeons, 2006, p 315). |
| Elementi salienti
1. Fino all'85% delle persone, in qualche momento della propria esistenza, presenterà una lombalgia, solitamente a risoluzione entro qualche settimana. La terapia della lombalgia acuta è fondamentalmente non chirurgica.
2. La stragrande maggioranza (90%) delle LDH sintomatiche migliora senza un trattamento chirurgico.
3. Un'ernia del disco paracentrale interesserà la radice del nervo attraversante tale livello, non quella del nervo emergente. Per es., una HNP paracentrale sinistra di L4-5 determinerà una radicolopatia di L5, non di L4.
4. Una HNP intraforaminale o extraforaminale riguarderà la radice nervosa emergente. Per esempio, una HNP molto laterale a livello di L3-4 determinerà una radicolopatia in L3.
5. Rappresentano indicazioni assolute per la gestione chirurgica di una LDH la cauda equina e un deficit neurologico progressivo; entrambe le condizioni sono rare.
6. La stenosi lombare spinale si associa tipicamente a uno sforzo. La diagnosi differenziale comprende la patologia vascolare, quella dell'anca e la neuropatia periferica.
7. I cinque principali tipi di spondilolistesi sono: degenerativa, istmica, traumatica, displastica e jatrogena.
8. La fusione posterolaterale in situ di L5-S1 è indicata nei minori e negli adolescenti affetti da spondilolistesi di basso grado.
9. I soggetti adulti affetti da spondilolistesi istmica di basso grado (I o II) vengono trattati mediante fusione strumentale di L5-S1; innesti intersomatici agevolano la riduzione e incrementano i tassi di fusione. Per gli scivolamenti di grado III, a volte si rende necessario estendere la fusione a L4 in presenza di degenerazione significativa in L4-5, o qualora non sia possibile la riduzione dello scivolamento di L5-S1.
10. La riparazione della pars è indicata nei soggetti affetti da spondilosi con sintomatologia persistente, DDD minima, assenza di scivolamento e nessuna componente discogenica nel loro dolore.
|
|
|
|
|
|