|

Capitolo 11 - Artriti infiammatorie della colonna vertebrale
Yu-Po Lee, MD
II. Artrite reumatoide
A. Epidemiologia/panoramica
-
L'AR è una patologia autoimmune cronica e sistemica.
-
L'AR riguarda l'1-2% della popolazione.
-
La sintomatologia, solitamente, esordisce tra i 20 e i 45 anni d'età.
-
Circa il 70% dei soggetti interessati sono di sesso femminile.
-
L'85% dei pazienti presenta positività del fattore reumatoide, che tuttavia non è specifico per l'AR e può essere presente in soggetti non affetti.
-
L'AR colpisce prevalentemente le articolazioni più piccole delle appendici scheletriche, in maniera simmetrica.
-
Progressiva tumefazione articolare, dolore e rigidità insorgono secondariamente alle sinoviti.
-
Il coinvolgimento spinale si limita generalmente alla colonna vertebrale cervicale.
B. Anatomia patologica
1. Le manifestazioni della patologia sono osservabili in corrispondenza delle articolazioni sinoviali, secondarie a sinoviti erosive. Si ritiene che tale sinovite destruente sia la conseguenza di una risposta autoimmune a un antigene espresso dalle cellule sinoviali.
- Il fattore reumatoide è un'immunoglobulina rivolta contro gli antigeni delle cellule bersaglio sinoviali.
- Quest'interazione antigene-anticorpo porta al rilascio di enzimi proteolitici che distruggono l'articolazione.
2. Alla fine, è rilevabile la presenza di patologia spinale nel 60% circa dei pazienti affetti da AR.
- I soggetti con patologia più severa e di durata maggiore sono a rischio più elevato di coinvolgimento della colonna vertebrale cervicale.
- Una volta comparsa instabilità, la patologia tende a progredire verso modelli d'instabilità più complessi.
- In particolare, la sublussazione atlanto-assiale tende a progredire verso una migrazione superiore dell'odontoide.
3. Instabilità atlanto-assiale
- La sinovite reumatoide può interessare le articolazioni sinoviali attorno al dente.
- Questo porta all'erosione del dente e al progressivo danno dei legamenti trasversi, alari e apicali, fino alla sublussazione atlanto-assiale.
- La formazione del panno sinoviale posteriormente al dente può contribuire ulteriormente alla compressione midollare.
4. La migrazione superiore dell'odontoide avviene per l'erosione ossea tra le articolazioni atlanto-occipitale e atlanto-assiale, o per l'erosione bilaterale delle masse laterali. Tali modificazioni possono determinare compressione del tronco cerebrale e la compromissione vascolare delle arterie basi-vertebrali e spinali anteriori.
5. La sublussazione della colonna vertebrale cervicale sub-assiale può verificarsi in seguito all'erosione delle faccette articolari, e alla degenerazione dei legamenti interspinosi e delle faccette articolari. La sublussazione a più livelli può portare a un aspetto a "scaletta", o a una malformazione cifotica.
6. La positività del fattore reumatoide, un maggior coinvolgimento delle articolazioni periferiche, il sesso maschile e l'utilizzo di corticosteroidi sono risultati associati a un maggior coinvolgimento cervicale.
C. Valutazione
1. Presentazione clinica
- La presentazione clinica dell'AR è variabile, andando da soggetti asintomatici ad altri con malformazioni severe e danni neurologici.
- Il sintomo iniziale più comune è il dolore al collo. L'algia è spesso localizzata nella parte superiore della colonna cervicale, e si associa a cefalee occipitali.
- L'irritazione del nervo grande occipitale (C2) può portare a un dolore irradiato al volto, all'orecchio e alla regione mastoidea.
- L'insufficienza vertebro-basilare può causare vertigini, nausea, vomito, disfagia e disartria.
- I pazienti con compressione midollare presenteranno sintomi di mielopatia.
2. Imaging
- Le radiografie laterali sono le più utili per la valutazione iniziale della colonna vertebrale cervicale. Andrebbero valutati i seguenti fattori: l'intervallo atlanto-dente (ADI, atlanto-dens interval) posteriore, l'ADI anteriore, la sublussazione sub-assiale e la migrazione superiore dell'odontoide.
- Le radiografie cervicali laterali in flesso-estensione sono utili per valutare l'instabilità dinamica (Figura 1). Un ADI anteriore > 3,5 mm è considerato anomalo; tuttavia, l'ADI posteriore possiede un valore prognostico maggiore. Un ADI anteriore > 9-10 mm o posteriore < 14 mm si associa a un rischio aumentato di danno neurologico, e richiede solitamente l'intervento chirurgico.
- Vengono consigliate indagini di imaging mediante risonanza magnetica (MRI, magnetic risonance imaging) o tomografia computerizzata (TC), perché la diagnosi di migrazione superiore dell'odontoide può risultare difficile da formulare. Diversi sono i metodi utilizzabili per valutare l'invaginazione basilare.
- Criterio di Redlund-Johnell (Figura 2, A)
i. Viene misurata la distanza tra la linea di McGregor e il punto medio del bordo inferiore di C2.
ii. Una misurazione < 34 mm nei maschi e < 29 mm nelle femmine indica un'invaginazione basilare.
- Metodo delle stazioni di Clark (Figura 2, B)
i. In questo metodo, l'odontoide viene diviso in tre parti uguali: superiore, centrale e inferiore.
ii. Viene diagnosticata l'invaginazione basilare quando l'anello anteriore dell'atlante è allineato al terzo centrale.
- Criterio di Ranawat (Figura 2, C)
i. Viene misurata la distanza tra il peduncolo di C2 e l'anello di C1.
ii. Una distanza < 15 mm nei maschi e < 13 mm nelle femmine indica un'invaginazione basilare.
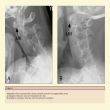
Per ingrandire clicca qui |
Figura 1 Radiografie in flesso-estensione della colonna vertebrale cervicale di un soggetto affetto da AR. A, Immagine in flessione. Osservare l’ADI anteriore di 5 mm. B, Immagine in estensione. Osservare come l’ADI anteriore si normalizzi.
|

Per ingrandire clicca qui |
Figura 2 Metodi per la valutazione dell’invaginazione basilare. A, Criterio di Redlund-Johnell. B, Stazioni di Clark. C, Criterio di Ranawat.
(Riproduzione autorizzata da Riew KD, Hilibrand AS, Palumbo MA, Sethi N, Bohlman HH: Diagnosing basilar invagination in the rheumatoid patient: The reliability of radiographic criteria. J Bone Joint Surg Am 2001;83:194-200).
|
D. Classificazione
- Per la mielopatia viene spesso utilizzata la classificazione di Ranawat (Tabella 1).
- La classificazione è utile per guidare l'intervento chirurgico; questa soluzione risulta meno efficace nei soggetti affetti da patologia in stadio avanzato (classe IIIB).
E. Trattamento - Obiettivi del trattamento dell'AR sono: alleviare il dolore e prevenire i danni neurologici.
1. Trattamento non chirurgico
- La diagnosi e il trattamento precoce con farmaci antireumatoidi modificanti la malattia (DMARD, disease modifying antirheumatic drugs), quali il metotrexate, il solfato di idrossiclorochina e l'oro di sulfasalazina, possono esercitare un impatto significativo.
- Spesso vengono utilizzati anche steroidi per os.
- Nei soggetti che non rispondono adeguatamente ai DMARD è possibile aggiungere molecole agenti sul fattore di necrosi tumorale (TNF, tumor necrosis factor)-alfa (infliximab, etanercept e adalimumab), e interleuchina-1 (IL-1) (anakinra).
2. Trattamento chirurgico
- La chirurgia viene presa in considerazione nei pazienti con dolore intrattabile o deficit neurologici. L'intervento chirurgico deve essere tentato prima dell'insorgenza di una mielopatia di classe IIIB di Ranawat, perché una volta che la patologia raggiunge tale grado di severità i miglioramenti neurologici sono limitati.
- Viene raccomandata la fusione di C1-C2 per i soggetti con un ADI posteriore < 14 mm, o in presenza di una mobilità segmentale > 3,5 mm. La fusione può essere eseguita con fili di metallo; viti transarticolari in C1-C2; oppure viti nella massa laterale di C1 utilizzando viti istmiche, nel peduncolo o nelle lamine di C2.
- Nel caso in cui si sia verificata un'invaginazione, viene raccomandata una fusione dall'occipite a C2. È possibile ottenere una decompressione con la rimozione dell'arco in C1, o la resezione transorale dell'odontoide.
- Nei pazienti con sublussazione sub-assiale con necessità di un intervento chirurgico, è sufficiente una fusione posteriore con fili metallici o viti nelle masse laterali.
|
|
|
|
|