Capitolo 11 - Artriti infiammatorie della colonna vertebrale
Yu-Po Lee, MD
III. Spondilite anchilosante
A. Epidemiologia/panoramica
- La spondilite anchilosante è una patologia infiammatoria cronica sieronegativa di origine sconosciuta che riguarda inizialmente la colonna vertebrale assiale.
- La spondilite anchilosante insorge nella terza decade di vita.
- Il rapporto maschi:femmine è di 3:1.
- La spondilite riguarda lo 0,2-0,3% della popolazione statunitense.
- Il 95% dei soggetti affetti da spondilite anchilosante è HLA-B27 positivo; dal 6 all'8% dei caucasici è HLA-B27 positivo.
- Esiste una predisposizione genetica definita, ma la modalità di ereditarietà resta ignota.
B. Anatomia patologica
1. Vi sono diverse teorie in merito al legame tra HLA-B27 e spondilite anchilosante.
- Una riguarda il legame tra l'HLA-B27 e un peptide nell'articolazione, con conseguente attivazione della cascata patologica.
- Secondo un'altra ipotesi, i soggetti HLA-B27-positivi sarebbero più sensibili ad alcuni microorganismi, quali la Klebsiella pneumoniae, che determinerebbero una sinovite alla base della patologia.
- Taluni ritengono che possa svolgere un ruolo anche l'autoimmunità rivolta contro lo stesso HLA-B27, da parte di linfociti T citotossici.
2. Le spondilo-artropatie sieronegative condividono alcune differenze fondamentali rispetto all'AR, oltre alla negatività del fattore reumatoide.
- Questa classe di patologie colpisce le entesi (le inserzioni ossee dei legamenti e dei tendini), mentre l'AR riguarda le membrane sinoviali.
- La flogosi delle entesi determina erosioni ossee, seguite da una nuova o reattiva formazione ossea, e infine all'anchilosi.
- L'infiammazione dell'anulus fibroso porta alla formazione di sindesmofiti a ponte.
- Le spondilo-artropatie sieronegative tendono a interessare l'intera colonna vertebrale assiale, mentre l'AR è principalmente limitata alla colonna cervicale.
3. Le spondiloartropatie sono caratterizzate da sacroileite e da un pattern caratteristico di coinvolgimento dello scheletro appendicolare.
- Nello scheletro periferico, la spondilite anchilosante coinvolge le entesi.
- I pazienti affetti da artrite psoriasica presentano distruzione interfalangea.
- La sindrome di Reiter colpisce le articolazioni sinoviali delle estremità inferiori.
4. Manifestazioni extra-vertebrali della spondilite anchilosante
- Artrite delle grandi articolazioni periferiche (spalle e anche)
- Uveite anteriore acuta
- Amiloidosi renale
- Anomalie dell'aorta ascendente (stenosi, aortiti e rigurgito)
- Anomalie della conduzione cardiaca
C. Valutazione
1. Presentazione clinica
- La maggior parte dei pazienti presenta lombalgia cronica in età giovane-adulta.
- Spesso il dolore è inizialmente localizzato alle regioni glutea e sacroiliaca.
- Con ulteriori alterazioni infiammatorie, insorge rigidità lombare esacerbata dai periodi di inattività.
- I pazienti presentano una riduzione dell'espansione toracica, rispetto alle altre persone.
- Ogni paziente affetto da spondilite anchilosante che si presenti per insorgenza improvvisa di dolore lombare o cervicale deve essere sottoposto a indagini volte a escludere la presenza di fratture.
i. Queste fratture vengono considerate instabili perché si estendono attraverso tutte e tre i tratti della colonna e creano due segmenti rigidi che si muovono ciascuno indipendentemente dall'altro.
ii. Come conseguenza di un'instabilità spinale o della formazione di ematomi può verificarsi un rapido deterioramento neurologico.
iii. La maggior parte delle fratture è localizzata tra la giunzione mediocervicale e quella cervico-toracica, e a livello della giunzione toraco-lombare.
- I pazienti possono presentare una malformazione in flessione della colonna vertebrale, dovuta alle multiple microfratture che si verificano nel corso del tempo.
2. Radiografie
- Il segno più precoce di spondilite anchilosante è l'erosione del lato iliaco dell'articolazione sacroiliaca.
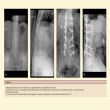
- La spondilite anchilosante ha una propensione per le sacroileiti bilaterali e per i sindesmofiti, sottili escrescenze marginali che determinano il caratteristico aspetto della "colonna vertebrale a canna di bambù" (Figura 3, A e B).
- Per stabilire il grado di deformità è possibile misurare l'angolo mento-fronte alla verticale - l'angolo tra una linea che collega il mento e la fronte e una linea verticale. Questo angolo è utile per stabilire l'entità della correzione necessaria effettuando un'osteotomia.
3. La scintigrafia ha una buona sensibilità per le alterazioni flogistiche delle articolazioni sacroiliache, ma manca di specificità.
4. La TC rileva le alterazioni ossee precoci, ma non evidenzia l'infiammazione attiva. In caso di sospetta frattura, andrebbe richiesta una TC a strato sottile con ricostruzioni sagittali, oltre alle normali radiografie.
5. La MRI è in grado di rilevare l'infiammazione attiva: una caratteristica che la rende la migliore modalità di imaging per l'identificazione precoce. La MRI andrebbe presa in considerazione anche nella valutazione degli ematomi. Le fratture possono non risultare evidenziabili fin nel 50% dei casi, con le normali radiografie.
Per ingrandire clicca qui |
Figura 3.
Radiografie della colonna vertebrale di un soggetto affetto da spondilite anchilosante. A, Proiezione AP. Sono osservabili sindesmofiti marginali, che determinano il caratteristico aspetto della colonna “a canna di bambù”. B, Proiezione laterale. C e D, Proiezioni AP e laterale dello stesso soggetto in seguito a osteotomia di sottrazione del peduncolo di L2.
|
D. Trattamento
1. Trattamento non chirurgico
- I FANS hanno costituito il cardine del trattamento, ma forniscono un minimo sollievo.
- Recenti studi hanno mostrato risultati promettenti con agenti bloccanti il TNF-alfa.
- È raccomandata una fisioterapia comprendente un programma per migliorare flessibilità e forza.
- Per il controllo del dolore si può prendere in considerazione un tutore ortopedico.
- I pazienti con fratture stabili possono essere trattati con un tutore o una halo-trazione.
2. Trattamento chirurgico
- Le fratture instabili richiedono l'utilizzo di strumentazioni e interventi di fusione.
i. In considerazione dei rischi di deterioramento neurologico e delle difficoltà legate all'utilizzo di tutori, nelle cifosi toraciche, per le fratture della colonna vertebrale cervicale viene spesso raccomandata la chirurgia.
ii. La maggior parte delle fratture può essere trattata con strumentazione posteriore, ma in presenza di osteoporosi può rendersi necessaria una stabilizzazione anteriore.
- Per i soggetti con deformità cifotiche della colonna vertebrale, l'intervento chirurgico costituisce una possibile opzione.
i. Gli obiettivi della chirurgia sono il ripristino dell'equilibrio sagittale e dello sguardo orizzontale.
ii. L'osteotomia con apertura anteriore o di sottrazione del peduncolo (Figura 3, C e D) costituisce il trattamento chirurgico di elezione. L'osteotomia può essere eseguita a livello della colonna vertebrale cervicale, toracica o lombare, in base alla sede della deformità.
- Nei soggetti con deformità fisse in flessione, può essere eseguita un'osteotomia della colonna cervicale; si tratta, tuttavia, di una procedura ad alto rischio.
i. Nei casi più gravi, è presente una deformità "mento-sterno".
ii. Le deformità cervicali compromettono la capacità del paziente di mantenere uno sguardo orizzontale, provocano difficoltà con l'igiene personale e portano a difficoltà di deglutizione.
iii. L'osteotomia, solitamente, viene eseguita a livello di C7-T1, dal momento che normalmente l'arteria vertebrale entra nel forame trasversario in C6, e che il canale vertebrale in C7-T1 è relativamente più ampio. Inoltre, lesioni in C8 determinerebbero disabilità inferiori rispetto alle altre radici nervose.